Il n’existe aucune personne de ce type qui n’ait jamais entendu le mot « hémorroïdes ». Il est utilisé par tout le monde, même par ceux qui n’ont rien à voir avec la médecine.
Le terme hémorroïde lui-même vient de deux mots grecs : "euh" (« sang ») e "rhoos" (« saignement »)
Le concept est ambigu, car tous les saignements ne sont pas une conséquence des hémorroïdes et les hémorroïdes ne provoquent pas toujours du sang. Dans ce cas, le concept plus large d'« hémorroïdes » inclura le concept d'« hémorroïdes » - gonflement, gonflement qui se produit avec la tension.
Description du problème
Les hémorroïdes sont des excroissances anales spéciales situées sous le rectum. Leur structure est un plexus de vaisseaux veineux. Ils sont situés à l’intérieur et à l’extérieur de la muqueuse. L'emplacement de ces formations sépare les hémorroïdes internes et externes.
Ces plexus remplissent eux-mêmes une fonction protectrice : ils protègent le rectum de l'incontinence des matières fécales liquides et gazeuses et ferment complètement le canal anal. Selon les statistiques, 20 % des adultes souffrent de cette maladie. Et cette maladie est la raison pour laquelle il faut consulter un médecin spécialiste.

Qu'est-ce qui contribue à l'apparition et au développement de la maladie
Les hémorroïdes ne fonctionnent normalement qu'avec le ligament de Parkes. Lors d’une activité physique intense ou prolongée, ces ligaments peuvent se déchirer. Lorsque l’intégrité des ligaments est endommagée, les hémorroïdes se remplissent de sang. La conséquence en est leur perte et leur saignement.
Les veines qui assurent un flux sanguin normal depuis la muqueuse sont comprimées. Le sang commence à stagner.
Facteurs qui provoquent le développement des hémorroïdes
La pathologie elle-même ne se présente pas comme ça, d’elle-même. Son apparition et son développement sont influencés par plusieurs facteurs :
- Facteur héréditaire (dans le ganglion hémorroïde et dans les veines, il n'y a pas de valves assurant l'écoulement du sang).
- Augmentation de la pression dans le système veineux.
- Problèmes d'intestins (constipation, diarrhée), visites fréquentes aux toilettes.
- Grossesse, accouchement, intensification du tableau clinique de la maladie.
- Mode de vie sédentaire, station debout prolongée.
- Quelques sports et métiers.
- Caractéristiques alimentaires (alcool, aliments épicés). Mais cela contribue plus à l’aggravation qu’au développement.
Sois prudent! Même s’il y a un saignement du canal anal, on ne peut pas parler d’hémorroïdes. Pour confirmer le diagnostic, des tests et un examen du rectum sont nécessaires :
- Coloscopie.
- Anuscopie.
- Sigmoïdoscopie.
Des saignements et des nœuds peuvent survenir à la fois en cas d'inflammation intestinale et de tumeurs malignes.
Hémorroïdes : symptômes et classification
Emplacement des nœuds :
- À l'extérieur.
- Interne.
- Mixte.
Première vue - dilatation des vaisseaux veineux situés en dessous de la ligne dentée du rectum. Ce type se caractérise par des manifestations œdémateuses et une gêne au niveau du rectum. Ce type de pathologie se caractérise par des douleurs intenses.
Deuxième type - expansion des hémorroïdes elles-mêmes, situées en dessous de la ligne. Les hémorroïdes sont divisées en grades 1, 2, 3 et 4 (la gravité de la maladie dépend de la gravité des ganglions lymphatiques). Il existe également des hémorroïdes aiguës et chroniques, résultant de la même maladie.
Hémorroïdes chroniques
Tableau clinique :
- Du sang est périodiquement libéré de l'anus.
- Perte des plexus situés au sein de la muqueuse.
- Démangeaisons et brûlures dans l'anus.
- Écoulement du rectum.
Symptômes des hémorroïdes chroniques
Saignement intestinal
C'est le symptôme le plus courant de cette maladie et survient chez 10 % des patients. Selon les statistiques, l'événement le plus fréquent se produit lors des selles. Les manifestations peuvent être intenses ou peu intenses et sont de nature épisodique. La couleur des écoulements est écarlate, sous forme de « jets » (apparaît lors de l'effort), ou en fin de vidange (sous forme de gouttes). S’il reste du sang dans l’anus après la selle précédente, il sera sombre ou coagulé la prochaine fois.
70 à 80 % des cas sont des manifestations cliniques d'hémorroïdes. La constipation et la diarrhée, la consommation d'alcool, les aliments épicés et une activité physique intense provoquent également des saignements. La conséquence en est l'apparition d'une anémie.
Les saignements anaux ne sont pas toujours un signe de cette maladie. Cela peut également survenir avec d’autres maladies intestinales. Si cela survient chez des personnes âgées de plus de 40 à 45 ans, vous devez absolument consulter un médecin. De plus, si cela survient chez des personnes prédisposées au cancer, une visite chez le médecin est nécessaire.
Quelles maladies peuvent provoquer des saignements :
- Diverticulose du côlon.
- La maladie de Crohn.
- Tumeurs malignes du rectum.
- Polypes intestinaux.
Si vous remarquez un écoulement de l'anus, consultez un proctologue et effectuez les examens nécessaires du rectum et du gros intestin.
Protrusion des plexus veineux
Ce symptôme se manifeste déjà dans la phase à long terme de la maladie. Cela se produit d’abord lorsque les intestins sont vides. De plus, le symptôme apparaît avec tension. Si la pathologie est aiguë, le prolapsus se produit sans effort. Les plexus sont ajustés indépendamment en 2 étapes. Au stade 3, ils sont réduits manuellement, en raison de la diminution du tonus des muscles anaux. Ils chutent complètement au stade 4.
Douleur anale
Les saignements ne sont pas la seule raison pour laquelle les gens se tournent vers un spécialiste. Et ce ne sont pas forcément des hémorroïdes. Des douleurs dans l'anus peuvent survenir dans la phase aiguë de la maladie. Raisons :
- Constipation.
- Visites fréquentes à la salle de bain.
- Fissure anale.
- Thrombose des ganglions.
Si le traitement est mal effectué, la fissure anale deviendra chronique.
Sécrétion intestinale
La nature des pertes dans cette maladie est aqueuse ou muqueuse. Ils surviennent à la suite d’une perte épisodique de nœuds. Pendant le saignement, faites attention aux sécrétions muqueuses. Le plus souvent, ils surviennent lorsque les ganglions lymphatiques ou les muqueuses prolapsus. D'autres causes sont les néoplasmes (polypes villeux, tumeurs).
Démangeaisons dans l'anus
Ces symptômes, tels que des démangeaisons au niveau de l'anus et une gêne anale, surviennent en cas de dysfonctionnement du côlon. Ils surviennent généralement à un stade avancé de la maladie.
Classement
1 phase - les plexus veineux ne tombent pas. Couleur écarlate du sang sécrété.
2ème phase - les ganglions lymphatiques prolapsus se réparent (avec ou sans saignement).
3 phases - Les nœuds tombent sporadiquement et sont définis manuellement.
4ème phase - les néoplexes et la muqueuse rectale commencent à tomber constamment. La réduction manuelle devient impossible.

Hémorroïdes aiguës
En règle générale, cela se produit lors d'une exacerbation au stade chronique. Les manifestations les plus courantes :
- Noeuds externes avec apparition de thrombose.
- Protrusion des plexus internes thrombosés.
En cas de thrombose, les ganglions deviennent plus denses et grossissent. Une douleur intense survient dans la région anale.
Traitement des hémorroïdes aiguës
En phase de thrombose, une thrombectomie (excision du ganglion thrombosé et retrait du caillot) est possible. L'opération est réalisée sous anesthésie locale. Durée : plusieurs minutes. Après l’opération, la douleur commence immédiatement à s’atténuer.
Lorsque les hémorroïdes internes prolapsus, un gonflement et une inflammation surviennent. La chirurgie est contre-indiquée en raison de complications possibles.Thérapie :
- Utilisation de pommades et de suppositoires.
- Pilules.
Si les symptômes sont constatés à temps, la durée de la phase aiguë est réduite à une semaine. Si la pathologie n'est pas traitée pendant une longue période, une inflammation purulente peut survenir.
3 phases de la maladie en évolution aiguë
- L'apparition de caillots sanguins dans les plexus veineux internes et externes. Il n'y a pas d'inflammation.
- La présence de caillots sanguins dans les ganglions, avec inflammation.
- Dans le contexte des symptômes ci-dessus, une inflammation du tissu sous-cutané se développe. Des complications surviennent : saignements, inflammation purulente.
Comment traiter les hémorroïdes en phase chronique
Les hémorroïdes sont une maladie grave, désagréable mais traitable. Il existe suffisamment de méthodes de traitement pour l'éliminer. Le système de traitement est constamment amélioré. Chaque méthode présente sans aucun doute des avantages et des inconvénients. Et ils sont appliqués en fonction de la phase. Les facteurs suivants influencent l’utilisation d’une technique particulière :
- Evolution de la maladie.
- La nature de la décharge.
- Âge du patient.
- Fréquence des saignements.
La difficulté réside dans le fait que de nombreuses méthodes reposent sur les mêmes indications thérapeutiques et que choisir la méthode optimale devient difficile. Dans ce cas, vous devez combiner les méthodes nécessaires. Selon la classification, il existe 3 types de traitement :
- Conservateur.
- Peu invasif.
- En fonctionnement.
Hémorroïdes du premier degré
Prolapsus des ganglions lymphatiques avec ou sans saignement :
- Normalisation obligatoire de la nutrition (avec un pourcentage élevé de fibres).
- Prendre des médicaments qui réduisent l'inflammation et la dilatation des vaisseaux veineux.
- Suppositoires rectaux, pommades à usage externe en cas d'exacerbation.
Hémorroïdes du deuxième degré
Réduction automatique des nœuds libérés :
- Fixation des hémorroïdes avec un anneau en latex.
- Introduction du sclérosant.
- Ligature des artères qui transportent le sang vers les ganglions lymphatiques enflammés.
- Électrocoagulation.
- Ablation des ganglions lymphatiques externes et internes.
Hémorroïdes de grade III
Réduction manuelle :
- Application d'anneaux en latex.
- Sclérothérapie.
- Ligature des artères.
- Électrocoagulation.
- Excision.
Hémorroïdes de grade IV
Alignement des nœuds impossible : élimination des nœuds enflammés avec un appareil spécial.
Stades de développement des hémorroïdes
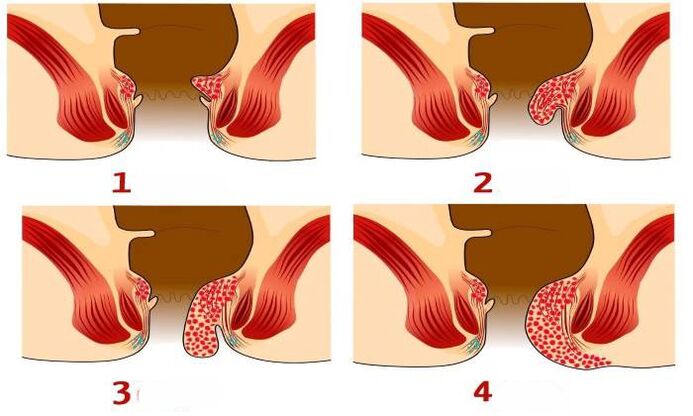
Toutes les méthodes ne conviennent pas au traitement des hémorroïdes dans un cas ou un autre. La décision finale est influencée précisément par la manière dont les plexus externe et interne sont liés. Si en pathologie les ganglions prédominants sont internes, vous pouvez vous passer d'intervention chirurgicale. Les méthodes sont décrites ci-dessus.
Avant de poser un diagnostic définitif, le patient a besoin d'un examen complet. La première chose à faire est d’examiner le rectum et le gros intestin. Tout d'abord, cela s'applique aux patients de plus de 45 ans, présentant une prédisposition héréditaire à l'oncologie, car les hémorroïdes peuvent avoir des maladies concomitantes :
- Tumeur maligne du rectum.
- Polypes.
De plus, le choix de l'une ou l'autre méthode de traitement est influencé par les symptômes (ou plutôt par leur degré de gravité), la taille des ganglions et la nature épisodique.
Si les symptômes sont légers et que le prolapsus est rare, il est préférable de choisir un traitement conservateur. Le premier et le plus important objectif est de corriger la nutrition, en éliminant la constipation et la pression lors des selles. Le régime alimentaire doit contenir une quantité d'eau suffisante, car la constipation survient souvent en cas de manque de liquide, c'est pourquoi l'intestin est obligé de l'aspirer des selles.
Pour atténuer cette condition, les éléments suivants sont importants :
- La composante prédominante de l’alimentation est la fibre.
- Utilisation périodique de laxatifs.
- Prescrire des phlébotropes au patient.
Le traitement conservateur est principalement utilisé lors d'exacerbations aiguës de la maladie. Les autres traitements sont contre-indiqués. Si la maladie est aux stades 1 et 2, d'autres méthodes sont également contre-indiquées. Ce qui est inclus dans le traitement conservateur :
- Régime spécial.
- Médicaments laxatifs.
- Suppositoires rectaux, pommades.
- Préparez-vous à l’action phlébotrope.
Le régime alimentaire de chaque patient est prescrit individuellement. L'objectif principal est de normaliser les selles. La constipation ou la diarrhée sont souvent l'un des principaux facteurs provoquants. Le régime alimentaire pour cette maladie interdit strictement :
- Épicé.
- Sarriette.
- Rôti.
- Alcool.
La diarrhée nécessite des tests supplémentaires. Ce sont les résultats des tests qui influencent la correction du régime alimentaire et du traitement. Si le patient est sujet à la constipation, un régime alimentaire particulier est recommandé. La liste des produits et d'autres détails se trouvent dans une section spécifique. Pour un effet laxatif nous recommandons :
- Abricots secs.
- Prunes.
- Abricots secs.
- Figues
Si le régime n'élimine pas l'effet stagnant dans l'intestin, l'utilisation de laxatifs commence. Désormais, il ne sera plus difficile de les trouver : il suffit d'aller dans n'importe quelle pharmacie et de demander. Vous ne devriez pas les prendre vous-même. La posologie et la marque du médicament dépendent des facteurs suivants :
- Caractéristiques individuelles du corps.
- Maladies concomitantes.
- Âge.
- Les décisions du médecin.
En attendant qu'un traitement définitif soit prescrit, le médecin prescrit 1 cuillère à soupe au patient. le. Huile de vaseline (2 à 3 fois par jour).
L'essentiel dans le traitement de la pathologie
Mais il convient de rappeler qu'aucune pommade ou autre médicament ne vous libérera complètement du problème. Ils n’élimineront que temporairement les symptômes et pas plus. Le traitement conservateur sera inefficace si le plexus veineux prolapsus régulièrement : seules des méthodes de traitement radicales seront ici utiles.
En outre, lors de la prescription de formes posologiques du médicament, certains facteurs sont pris en compte. Par exemple, les suppositoires rectaux ne conviennent pas aux patients souffrant d'un syndrome douloureux intense. Dans ce cas, la pommade est préférable. Dans certains cas, des combinaisons sont acceptables.
Il n'est pas nécessaire d'énumérer la liste complète des médicaments pour cette pathologie, car elle est très longue. Le facteur déterminant réside dans les caractéristiques individuelles du corps et les plaintes personnelles du patient.
Qu'est-ce qui influence le choix de la pommade ou des suppositoires :
- Hémorroïdes aiguës avec thrombose.
- Inflammation.
Dans cette situation, des anesthésiques et des anti-inflammatoires sont prescrits pour soulager l'enflure. Il est nécessaire d'utiliser ces médicaments pendant une certaine période, car ils contiennent des hormones et des anti-inflammatoires non stéroïdiens.
L'utilisation d'agents phlébotropes est une condition préalable au traitement médicamenteux.
Traitement mini-invasif
Sclérothérapie
Il s’agit d’une méthode dans laquelle une solution spéciale, un sclérosant, est injectée dans la zone hémorroïde. Si elle est administrée correctement, la manipulation ne provoque pas de douleur. L'anesthésie locale n'est pas utilisée. La durée ne dépasse pas 10 minutes. L'hospitalisation n'est pas nécessaire. Après la procédure, vous pouvez continuer à mener le même style de vie. Pendant deux jours, une gêne au niveau de l'anus peut survenir. Cette méthode est utilisée pour les pathologies en phase chronique (le sang est libéré, les plexus ne dépassent pas). Cette méthode est rarement utilisée car la manipulation est assez complexe et si le médicament est administré correctement, une nécrose de la muqueuse est possible. En règle générale, la période de calme après la manipulation est d'environ 3 à 7 ans.
Coagulation infrarouge
Méthode par laquelle les zones enflammées sont exposées au rayonnement infrarouge. Avec son aide, le tissu hémorroïde commence à mourir progressivement. Après les manipulations, vous pouvez mener votre style de vie précédent. La douleur peut persister pendant deux jours. La méthode IA est utilisée dans les stades 1 et 2 de la pathologie, où la taille des zones est petite. La période calme est de 3 à 7 ans, sans complications graves.
Fixation avec des anneaux en latex
Cette procédure est la plus courante parmi toutes les autres méthodes. Ses avantages :
- Faible coût.
- Large gamme d'indications.
- Aucun risque de complications.
L’idée est qu’un anneau de latex soit appliqué sur la zone. Cela se fait à l'aide d'un liant. En raison de la pression de l'anneau, il commence à mourir et à être repoussé. La manipulation est rapide à réaliser (3 à 5 minutes), simple et pratiquement indolore. Après avoir noué, vous pouvez mener votre style de vie précédent. La douleur peut persister pendant deux jours. La méthode de ligature est indiquée aux stades 1 à 3 de la pathologie. Il n'y a presque aucune complication. Parfois, il y a un saignement lorsque l'anneau se détache. L'inconvénient de la procédure est qu'en 1 séance, une seule zone est supprimée ; une manipulation ultérieure n'est possible qu'après quelques semaines.
Ligature des artères
La méthode de ligature proximale permet de localiser toutes les artères irriguant les zones enflammées et de les ligaturer. Avec cette méthode, une anesthésie locale est utilisée. La procédure est réalisée à l'aide d'un anoscope équipé d'un capteur à ultrasons. Suite à la ligature des artères, les zones enflammées disparaissent. La durée de la procédure est d'environ une demi-heure. Il n'y a presque aucune sensation douloureuse. Douleur possible pendant deux jours et augmentation de la température. Vous pouvez mener le même style de vie. Cette méthode est utilisée dans toutes les phases de la pathologie.
Avantages :
- Pas de mort tissulaire.
- Période de rééducation réduite.
- Traitement unique.
- Période de paix plus longue (5 à 10 ans).
Inconvénients :
- La procédure est plus longue que d’autres.
- Sensations douloureuses.
- Coût élevé.
Chirurgie
Opération Milligan-Morgan
Cette méthode chirurgicale implique l’élimination des gonflements externes et internes, suivie de leur pansement. Utilisé à tous les stades de la maladie.Nuances :
- Anesthésie générale.
- La nécessité de 3 à 5 jours d'hospitalisation.
- Performances réduites pendant 10 à 15 jours.
- Longue période de récupération - environ 1 mois.
- La durée de la manipulation est d'environ une demi-heure.
Les avantages sont qu’il s’agit de la méthode thérapeutique unique et radicale. La période calme dure jusqu'à 12 ans, des rechutes répétées ne sont possibles que dans 15 à 30 % des cas. Inconvénients : sensations douloureuses pendant 2 à 4 jours. Vous devez prendre des analgésiques. La période de récupération est longue, tout comme les cicatrices et la diminution du tonus du sphincter anal.
La méthode du professeur Longo
Cette méthode implique la troncature de la muqueuse rectale. Cela se fait à l'aide d'une agrafeuse spéciale. Les zones perdent leur capacité à gonfler et le flux sanguin diminue. Indiqué pour la pathologie à tous les stades. Nuances :
- Anesthésie générale.
- Hospitalisation de 2 à 4 jours.
- La période de récupération est de 3 à 5 jours.
Les avantages de la procédure sont similaires à ceux de l'hémorroïdectomie, une faible intensité de la douleur ; la guérison est rapide, il n'y a pas de complications. L'inconvénient est que cela coûte cher (en raison de l'utilisation d'une agrafeuse).
Conclusion
Les méthodes décrites ci-dessus dans l'article ne sont pas les seules utilisées pour traiter les hémorroïdes. La cryothérapie est également utilisée. Mais cette méthode n'est pas encore aussi répandue, puisque l'incontinence des sécrétions de l'anus se produit, la profondeur de l'impact n'est pas contrôlée.
Le patient a le droit de décider de consulter ou non un médecin. Bien sûr, il convient de prêter attention à la fréquence des saignements et de la douleur, car des saignements fréquents provoquent une anémie. Sinon, les hémorroïdes ne mettent pas trop la vie en danger. Mais il convient de prévenir que plus tôt vous consulterez un médecin, mieux ce sera. De cette façon, vous éviterez des traitements plus radicaux et améliorerez votre vie.
N'oubliez pas que seul un proctologue peut aider à résoudre ce problème. Si vous remarquez les signes suivants :
- Saignement anal périodique.
- Démangeaisons et brûlures dans l'anus.
- Sensations d'inconfort et de douleur : contactez immédiatement un proctologue ! Ne vous soignez en aucun cas !
























